Samverkan mellan nerv- och immunsystem vid långvarig smärta
För att vi som individer ska kunna fatta rätt beslut och skydda oss från fara behöver vi kontinuerligt få information om vad som händer i vår omgivning, men också vad som sker inuti vår kropp, dvs vårt hälsotillstånd. Denna information får vi genom ett ständigt samspel mellan vårt nervsystem och vårt immunsystem. De båda systemen kommunicerar genom frisättning av signalsubstanser, t.ex. olika sorters cytokiner. Dessa exempelvis vid smärta, stress, inflammation och infektion. De kan påverka känsligheten i smärtbanorna och har också immunreglerande funktioner, exempelvis kan de aktivera immunokompetenta celler i det centrala nervsystemet, s.k. gliaceller. Aktiverade gliaceller frisätter i sin tur cytokiner som i djurstudier visat sig kunna ge upphov till en ökad smärtkänslighet och en minskad smärtlindrande effekt av opioider (s.k. opioidtolerans). Gliacellsaktivering tros också förklara den trötthet och sjukdomskänsla som många upplever i samband med infektioner eller vid långvariga smärttillstånd. Forskargruppen har tidigare dokumenterat förhöjda koncentrationer av cytokiner i ryggmärgsvätskan hos patienter med fibromyalgi, ryggsmärta, artros och reumatoid artrit (ledgångsreumatism), men gruppen ser att cytokinmönstren skiljer sig åt beroende på vilken typ av smärta patienterna har. Dessutom kunde forskargruppen med hjälp av positronemissionstomografi (PET) påvisa gliacellsaktivering hos patienter med fibromyalgi av ett slag som skilde sig från våra fynd hos patienter med reumatoid artrit, talande för olika typer av gliacellsaktivering vid dessa tillstånd. Sammantaget talar fynden för att olika smärttillstånd är associerade med specifika avvikelser i cytokinmönster och skilda typer av gliacellsaktivering. Denna aktuella forskning handlar om att förstå sambandet mellan cytokiner i centrala nervsystemet, blodet och olika sjukdomsmekanismer vid långvariga smärttillstånd, exempelvis fibromyalgi, artros och långvarig ryggsmärta (se även ”Neuroimmun signalering över blod-hjärn-barriären vid långvarig smärta”, Alexander Rosenström).
Ett annat exempel på samverkan mellan nerv- och immunsystem vid långvarig smärta utgörs av autoimmunitet. Forskargruppen har nyligen påvisat att ca 50 % av fibromyalgipatienter har antikroppar som binder till kroppsegna vävnader, s.k. autoreaktiva antikroppar, talande för att fibromyalgi kan vara en autoimmun sjukdom. Mängden av dessa antikroppar är relaterad till fibromyalgisymtomens svårighetsgrad vilket talar för att de kan vara relevanta för smärtutvecklingen. Resultaten är helt nya och har rönt stort internationellt intresse. I gruppens pågående studier studeras hur dessa antikroppar (s.k. ”FM IgG”) relaterar till symtom och sjukdomsmekanismer vid fibromyalgi. Forskargruppen analyserar sambandet mellan koncentrationen av FM IgG hos enskilda fibromylagipatienter och a) symtomens svårighetsgrad, b) koncentrationerna av cytokiner, fetter och metaboliter i blod och ryggmärgsvätska, c) förändrad uppbyggnad eller funktion av ”smärtnerver” och d) genomsläpplighet av blod-hjärnbarriären. Dessutom undersöker de om patienter med fibromyalgi har en avvikande antikroppsproduktion i det centrala nervsystemet. Målet är att kunna utveckla objektiva diagnosmetoder och individualiserad behandling vid fibromyalgi, vilket skulle öppna upp möjligheter att använda befintliga immunomodulerande behandlingar. Slutligen skulle utveckling av biologiska läkemedel mot FM underlättas, i analogi med de stora framgångar som rönts inom reumatologi och neurologi.
Det övergripande syftet för alla våra projekt är att öka förståelsen för hur samverkan mellan nerv- och immunsystem leder till smärtutveckling och omsätta kunskapen till bättre behandlingsmöjligheter.
Projekten är ett samarbete mellan institutionen för kirurgiska vetenskaper och institutionen för medicinska vetenskaper, Uppsala universitet, institutionen för klinisk neurovetenskap och institutionen för fysiologi och farmakologi, Karolinska Institutet, Stockholm, Smärtcentrum och Reumatologiska kliniken, Akademiska sjukhuset, Rehabiliteringsmedicinska universitetskliniken, Danderyds sjukhus och Stockholm Spine Center, Stockholm.
Kontaktperson: Eva Kosek
Neuroimmun signalering över blod-hjärn-barriären vid långvarig smärta
Vi kan med förhållandevis stor säkerhet säga att långvariga smärttillstånd förändrar hjärnans tolkning av inkommande signaler, och att uttrycket av proteiner i såväl ryggmärgsvätska som serum förändras. Däremot har vi flera kunskapsluckor i hur och varför denna tolkning påverkas i patofysiologiska termer, och huruvida det finns en koppling mellan den förändrade immuna miljön och hjärnans tolkning av inkommande signaler. Dessa frågeställningar är, bland andra, i centrum för modern smärtforskning. Strävan efter att på olika sätt utreda interaktionen mellan dessa två observationer involverar bl.a. undersökning och kartläggning av nervsystemets och immunsystemets funktioner och hur de påverkar olika aspekter av patientens smärtsjukdom. Alexander Rosenströms doktorandprojekt, under handledning av professor Eva Kosek och docent Kim Kultima, fokuserar på perifera och centrala sjukdomsmekanismer vid olika muskuloskeletala smärttillstånd, och samspelet mellan dem.
Nervsystemet och immunsystemet i kroppen har en kontinuerlig kommunikation för att monitorera vad som händer i och utanför kroppen, och svara på ett adekvat sätt mot fara. Detta ses vid exempelvis inflammation, infektion, stress eller smärta, då nervceller i det drabbade området reagerar på den mixtur av cytokiner och kemokiner som immunceller i området frisätter, och gör hjärnan varse om ett hot mot kroppen. Förutsättningen för dessa två system att interagera baseras på att både nerv- och immunceller uttrycker receptorer för ämnen som frisätts av respektive celltyp. Däremot är möjligheten för det perifera, systemiska immunsvaret att påverka centrala nervsystemet begränsad på grund av blod-hjärnbarriären (BBB), vilket innebär att vi får en compartmentalisering: perifera immunceller påverkar perifera nerver, medan centrala immunkompetenta celler såsom astrocyter och mikroglia påverkar nervceller i centrala nervsystemet. Kommunikationen mellan dessa system sker därför på flera nivåer:
- mellan immun- och nervceller i olika perifera vävnader samt i dorsalrotsganglierna där de perifera nervcellernas cellkroppar är lokaliserade (nr 1-2 i bilden),
- över blod-hjärnbarriären (nr 3 i bilden),
- i centrala nervsystemet s.k. central neuroimmun interaktion (nr 4 i bilden).
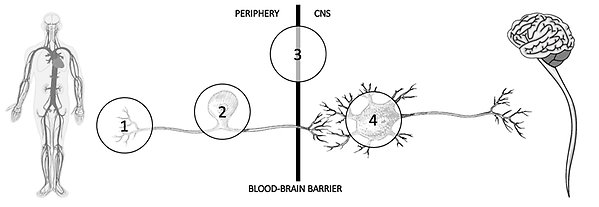
En schematisk översikt över lokaler av intresse för undersökningen av neuroimmun interaktion. Översikten är skapad av Alexander Rosenström.
Rosenströms huvudfokus är att kartlägga hur den neuroimmuna signaleringen påverkar centrala nervsystemet hos patienter med långvariga smärttillstånd som fibromyalgi, ledgångsreumatism och olika typer av ryggsmärta, med särskild tonvikt på signalering över blod-hjärnbarriären och huruvida interaktionen mellan sömn och smärta har immunologiska aspekter. Forskargruppen bedriver för närvarande en fibromyalgistudie inom ramen för vilken dessa parametrar undersöks både kliniskt och radiologiskt, vilket i praktiken innebär att försökspersoner fyller i formulär, undersöks kliniskt, ger blodprov och prov på ryggmärgsvätska, genomgår magnetkameraundersökning av hjärnan samt genomför en sömnregistrering (s.k. polysomnografi) i hemmet.
De huvudsakliga frågeställningarna är:
- centralnervös smärtmodulering vid långvarig smärta och hur denna påverkas av olika cytokiner
- cytokinernas roll i signalering över blod-hjärn barriären och deras inverkan på symptom (fr.a. smärta),
- huruvida störd sömn (med känd inverkan på blod-hjärn barriären) påverkar cytokinsignaleringen över denna barriär,
- blod-hjärnbarriärens genomsläpplighet vid fibromyalgi och huruvida detta inverkar på symptombördan.
Kontaktperson: Alexander Rosenström
